ANTECEDENTES
El parto es un proceso fisiológico de expulsión del feto y sus anexos a través del canal del parto; se caracteriza por la aparición de contracciones uterinas efectivas que modifican el cuello uterino.1 El trabajo de parto comprende tres periodos: dilatación y borramiento, expulsivo y alumbramiento.2
Emanuel Friedman, en un estudio de 1954, observó que el trabajo de parto normal se refleja en una curva de dilatación sigmoidea y de descenso hiperbólico.3 En 1955, mediante un análisis retrospectivo de pacientes primíparas, concluyó que el límite máximo de duración de la fase latente es 20.6 horas y para la fase activa 11.7 horas, con velocidad de dilatación entre 1.2 a 6.8 cm por hora en la fase de pendiente máxima, y fase de desaceleración con duración máxima de 3.3 horas.4 En 1956, en un estudio efectuado en mujeres multíparas, encontró que la duración promedio del primer periodo de trabajo de parto es de 2.2 a 5.3 horas, y que la curva de dilatación promedio era de 1.5 a 5.7 cm por hora.5
Mediante valoración ultrasonográfica, Van Deseel y colaboradores observaron que la velocidad de dilatación y el trabajo miometrial fueron menores en multíparas que en nulíparas.6 El índice de masa corporal de la madre ha aumentado significativamente y la velocidad de progresión de la primera fase del trabajo de parto varía de forma inversamente proporcional a este índice.7,8 También han aumentado el peso promedio del feto, la edad de las madres, la inducción y conducción del trabajo de parto, la amniorrexis, la analgesia obstétrica, el registro por cardiotocografía y el intervencionismo médico y quirúrgico.9 Es posible que la duración del trabajo de parto descrita por Friedman sea distinta hoy.10
En una revisión sistemática, Neal y colaboradores encontraron que para las mujeres nulíparas hubo una dilatación cervical media ponderada de 3.7 ± 0.4 cm al inicio del “trabajo de parto activo”. La duración media ponderada del “trabajo de parto activo” fue de 6.0 horas y la tasa media ponderada de dilatación cervical fue de 1.2 cm por hora.11
Ante la evidencia de menores ingresos a cuidados intensivos de quienes terminan el embarazo por parto versus cesárea es necesario disminuir la frecuencia de ésta; no hay asociación entre cesárea y disminución de los problemas neurológicos infantiles.12
Moreno-Santillán y colaboradores describieron una curva de trabajo de parto en pacientes primigestas donde señalan que “la importancia del estudio en la paciente obstétrica contemporánea radica en que no hay estudios que registren el patrón del trabajo de parto en la mujer mexicana, ni las características obstétricas de las pacientes, ni el tratamiento médico actual”.13
La atención a las mujeres durante el embarazo, parto y puerperio requiere un enfoque humanizado, intercultural y seguro, libre de violencia y sin medicalización innecesaria, que reconozca y valore su autonomía y protagonismo durante el parto.14,15
El objetivo del estudio fue: describir la curva de trabajo de parto en una muestra de pacientes primíparas y multíparas, con y sin conducción del trabajo de parto.
MATERIALES Y MÉTODOS
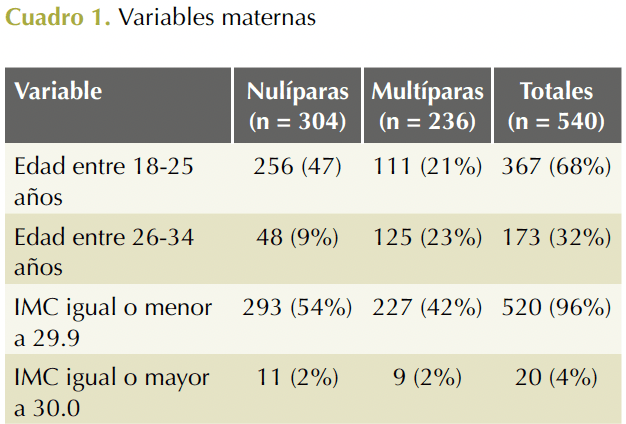
Estudio descriptivo, retrospectivo, de serie de casos, unicéntrico. Criterios de inclusión: pacientes nulíparas y multíparas, entre 18 y 34 años, con embarazo único de evolución normal, con feto vivo, entre 37 y 41.6 semanas, ingresadas a la unidad tocoquirúrgica del Hospital de la Mujer en fase latente o activa, entre el 1 de marzo de 2019 y el 28 de febrero de 2020. Criterios de exclusión: pacientes con enfermedades que afectan la evolución del trabajo de parto, atendidas en el servicio de embarazo de alto riesgo, con fetos en presentación no cefálica o con malformaciones. Criterio de eliminación: pacientes con información incompleta en el expediente.16
El estudio fue evaluado y aprobado por el Comité de Investigación del Hospital de la Mujer. Todos los procedimientos se llevaron a cabo conforme a las directrices de la Declaración de Helsinki.17
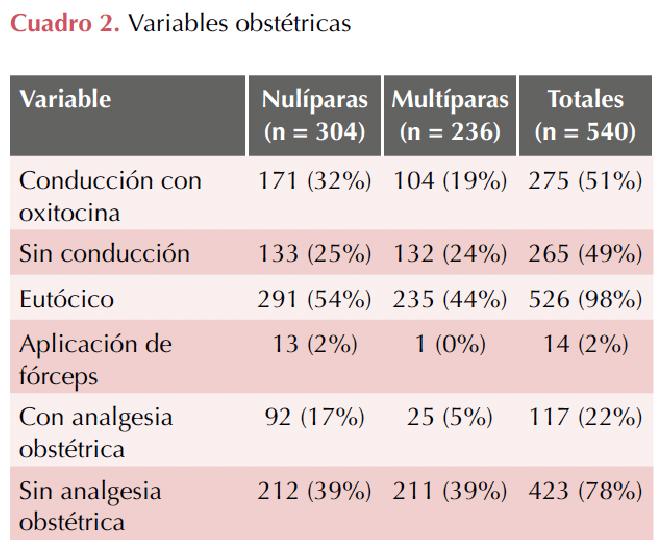
El muestreo fue aleatorio, no probabilístico por conveniencia. Las variables registradas fueron: nuliparidad, multiparidad, edad de la madre, índice de masa corporal, conducción del trabajo de parto, analgesia obstétrica, fórceps obstétrico; peso y Apgar.
Las variables cualitativas categóricas se describieron como “n” (número de casos) y porcentajes. Las variables cuantitativas continuas, con distribución normal, se expresaron en medias ± desviación estándar. Las variables cuantitativas con distribución no normal se expresaron en mediana y rango intercuartil.
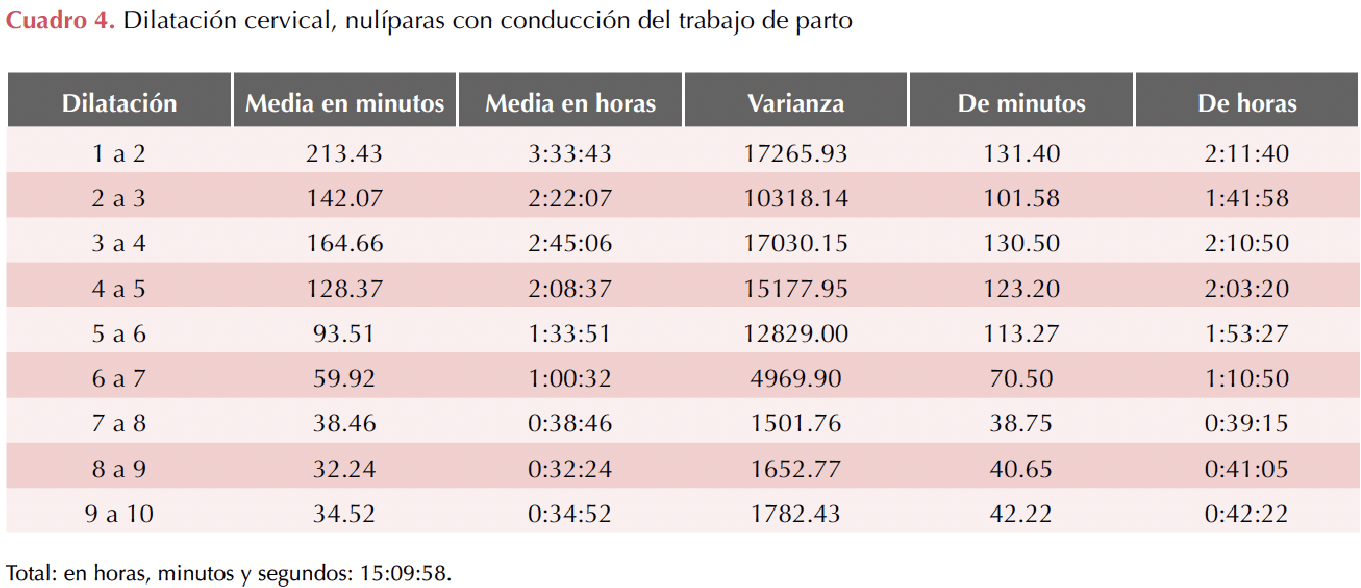
Para obtener datos de pacientes primíparas con y sin conducción del trabajo de parto y multíparas con o sin conducción se registraron la duración total y a partir de 6 cm del periodo de dilatación. Se describió el patrón de progresión del trabajo de parto, se observó la relación entre tiempo y dilatación cervical de un centímetro a otro. Con los datos obtenidos se elaboró la curva del trabajo de parto que representa el periodo de dilatación (cm) respecto al tiempo (horas).
El análisis estadístico se procesó en el programa SPSS versión 24.0 (IBM Statistics, Armonk, New York) y las gráficas se elaboraron en Excel 2016.
RESULTADOS
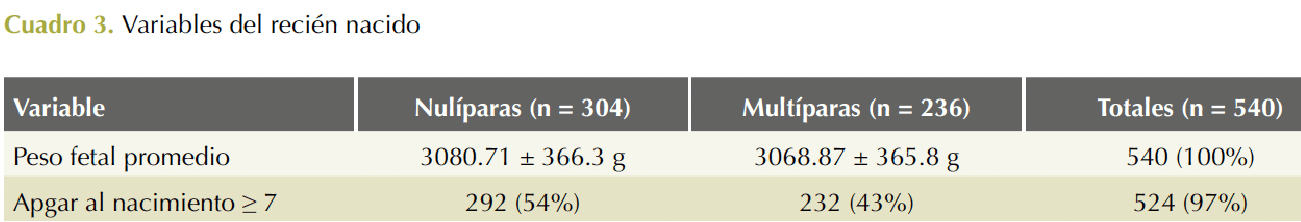
Se revisaron 540 expedientes, correspondientes a 304 pacientes nulíparas y 236 multíparas. 68% de las pacientes tenían entre 18 y 25 años y 32% entre 26 y 34 años. En 96% de las pacientes el índice de masa corporal fue de ≥ 30.0 y de ≤ 29.9 en 4% (Cuadro 1). Se aplicó oxitocina para la conducción del trabajo de parto en 51% de las pacientes; la analgesia obstétrica peridural se administró a 22% de las pacientes; se requirió usar fórceps obstétrico en 2.5% de las veces (Cuadro 2). El peso del recién nacido fue similar entre los dos grupos de pacientes (3080.7 ± 366.3 g en hijos de nulíparas vs 3068.8 ± 365.8 g en hijos de multíparas); la puntuación Apgar ≥ 7 se determinó en 97% de los recién nacidos. Cuadro 3
En pacientes nulíparas, con conducción del trabajo de parto, la duración total fue 15 horas y 9 minutos y a partir de los 6 centímetros de dilatación fue 2 horas y 46 minutos (Cuadro 4). En nulíparas sin conducción del trabajo de parto la duración total fue 9 horas y 42 minutos y a partir de los 6 centímetros de dilatación fue 2 horas y 25 minutos. Cuadro 5
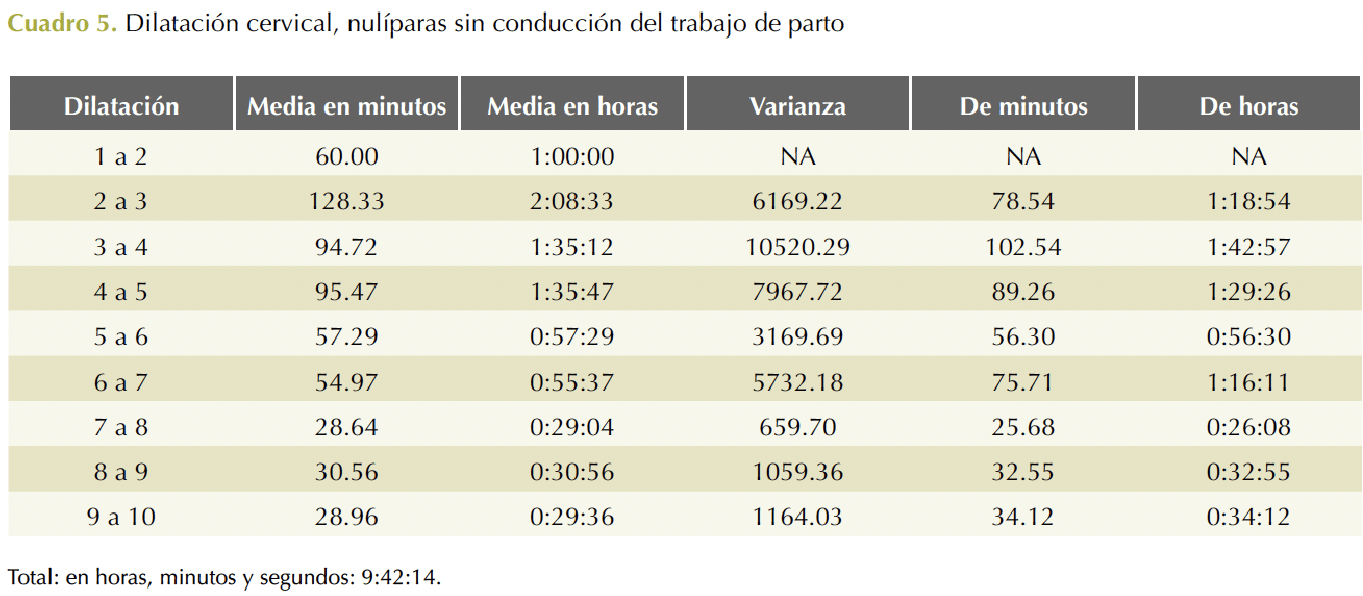
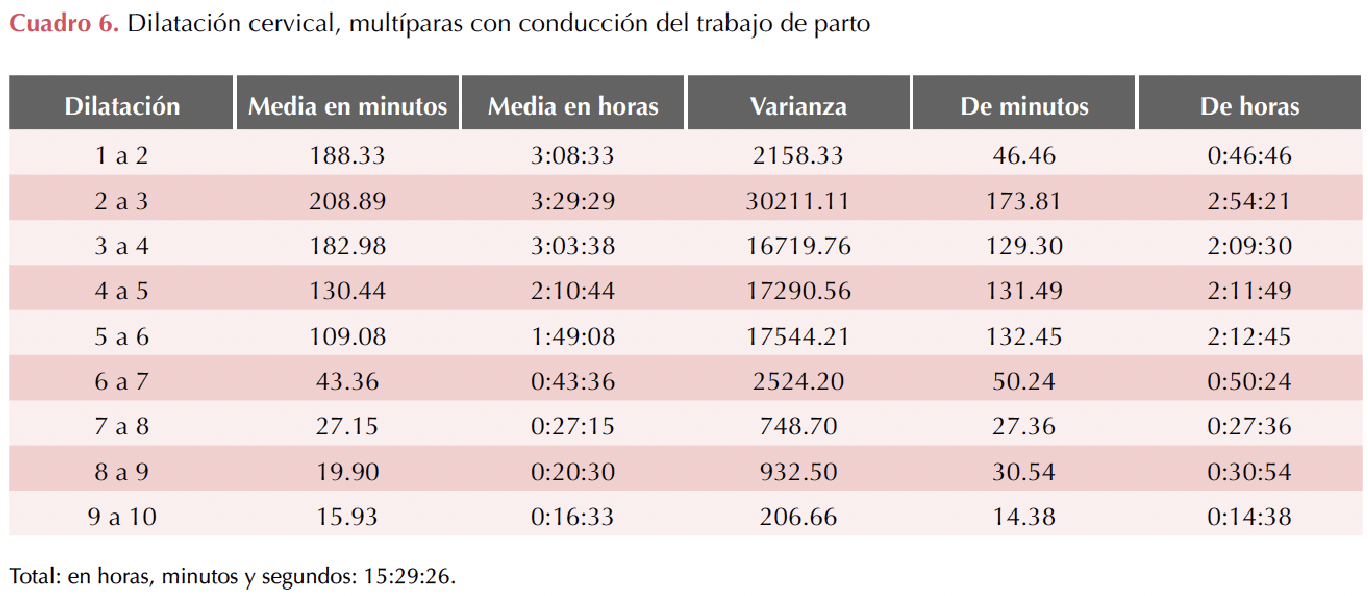
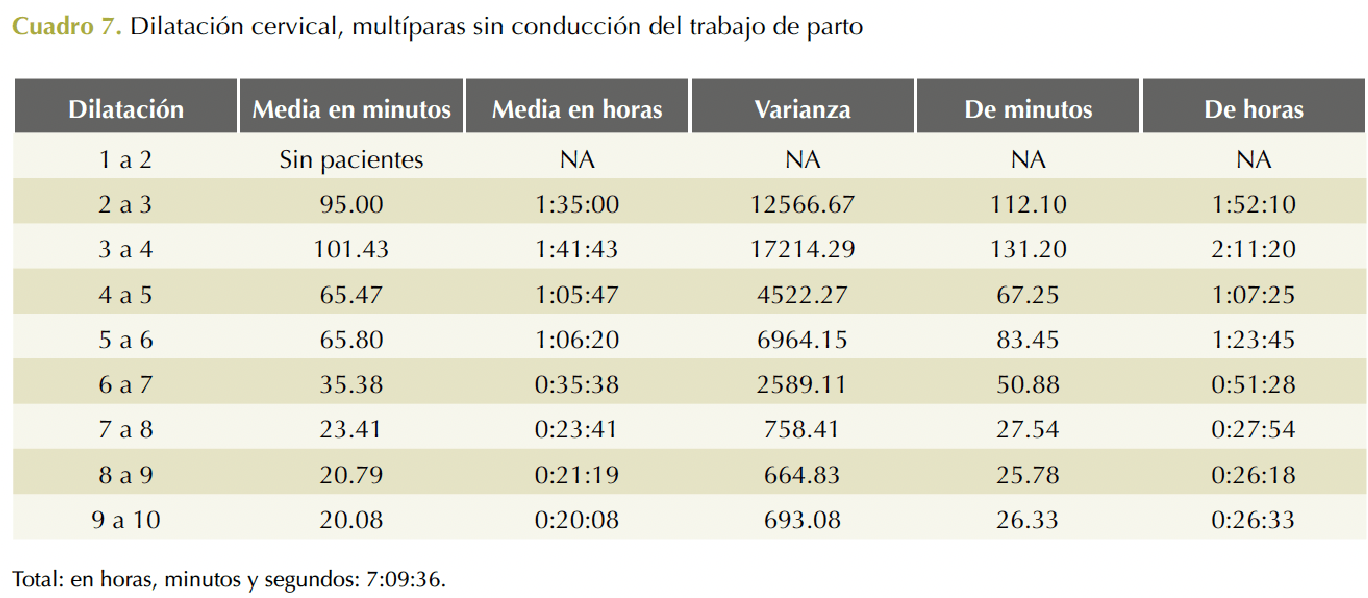
En pacientes multíparas, con conducción del trabajo de parto, la duración total fue de 15 horas y 29 minutos; a partir de los 6 centímetros de dilatación fue de 1 hora y 47 minutos (Cuadro 6). En multíparas sin conducción del trabajo de parto la duración fue de 7 horas y 9 minutos; a partir de los 6 centímetros de dilatación fue 1 hora y 40 minutos. Cuadro 7
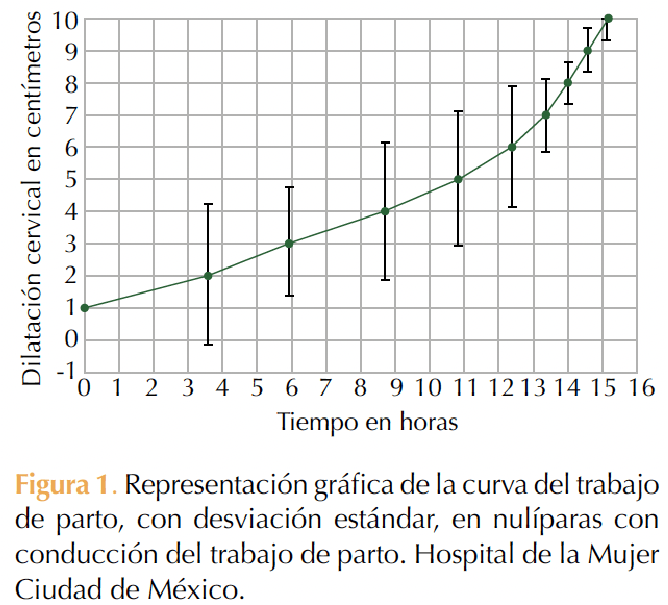
En cada caso se realizó una curva del trabajo de parto con eje horizontal “X” como tiempo en horas y eje vertical “Y” con dilatación cervical expresada en centímetros. Figuras 1 a 4
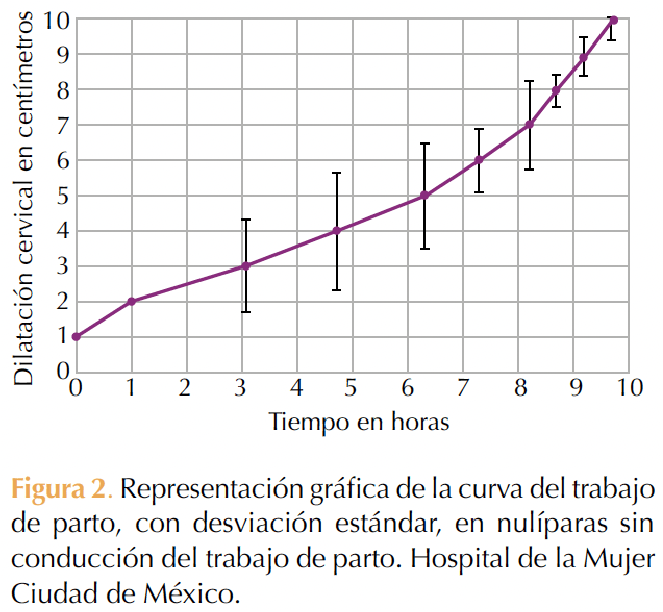
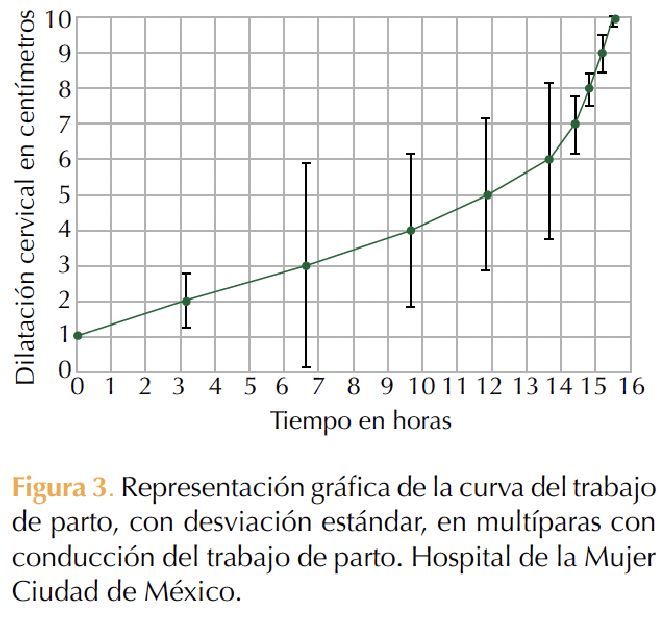
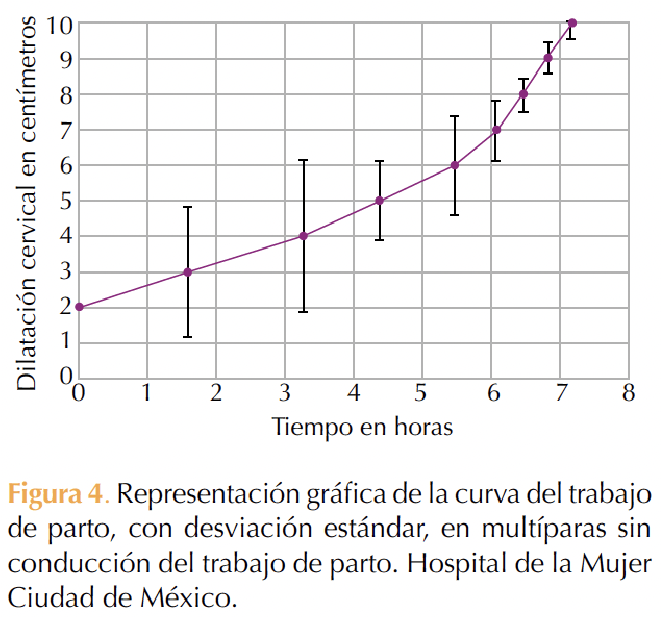
DISCUSIÓN
En pacientes nulíparas y multíparas las curvas del trabajo de parto muestran una morfología de pendiente ascendente, que es independiente de los efectos de la oxitocina para la conducción del trabajo de parto. Se advierte una similitud con las curvas obtenidas en el Hospital Luis Castelazo Ayala13 y las informadas por Zhang y colaboradores,9 quienes afirman un cambio en la morfología de la curva del trabajo de parto, que difiere del patrón morfológico sigmoidal descrito en la curva de Friedman.3 Otra diferencia de lo que se ha visto en la curva de Friedman es que, en los desenlaces de este ensayo, las curvas no mostraron una fase de desaceleración.3
En cuanto al momento en que se “acelera” la velocidad de la dilatación, se observan diferencias con lo descrito por Moreno-Santillán y colaboradores13 y por Friedman,3 pues esto ocurre a partir de los 6 cm de dilatación en primíparas y multíparas versus los 4 cm reportados también por Friedman5 y Neal.11
Se resaltan estos últimos hallazgos en las cuatro curvas mostradas en el estudio, que coinciden con las observaciones de Zhang10 y Abalos18 que encuentran que el trabajo de parto parece evolucionar más lentamente ahora de lo que indica la curva de Friedman, pero solo hasta que se llega a 6 cm de dilatación.
En este ensayo se observó que la duración del trabajo de parto activo es de alrededor de 3 horas. Neal y colaboradores11 informaron, en su revisión sistemática de 18 estudios (n = 7009), una duración media mayor del trabajo de parto activo, que fue, aproximadamente, de 6 horas en mujeres nulíparas.
Si bien debe tenerse en cuenta que una curva promedio de trabajo de parto puede no ser necesariamente representativa de una curva individual y que las mujeres pueden entrar en fase activa en diferentes etapas de dilatación cervical, la curva aquí propuesta muestra que esto sucede con más frecuencia después de 6 cm de dilatación, a diferencia de lo mencionado en la GPC-IMSS-052-19, en la que se establece el inicio de la fase activa a los 5 cm de dilatación.15
En los sujetos de estudio quedan aspectos relevantes por determinar, ante los diferentes escenarios de la atención del parto en México. Entre las limitaciones y debilidades más relevantes de este ensayo están el carácter retrospectivo y unicéntrico de un hospital escuela abierto a población general en donde los datos de medición de la dilatación podrían ser muy heterogéneos. Desde luego que hacen falta estudios prospectivos, observacionales o ensayos clínicos que permitan evaluar las diversas intervenciones médicas en la atención del parto en pacientes con condiciones específicas, con el fin último de privilegiar el nacimiento por vía vaginal, como proponen Rosenbloom y colaboradores,12 con base en directrices actualizadas y con cuidados conducentes que garanticen la finalización satisfactoria del embarazo para la madre, el feto y el recién nacido.
CONCLUSIONES
La curva de trabajo de parto, con morfología de pendiente ascendente y aceleración de la velocidad de dilatación, fue a partir de 6 cm en pacientes nulíparas y multíparas, independientemente de la conducción con oxitocina. Los hallazgos de este ensayo sugieren que el patrón de progresión de la labor de parto en la práctica clínica local difiere, significativamente, de la curva de Friedman. Esto es relevante debido a que el análisis del comportamiento de estas curvas servirá para gestionar el trabajo médico obstétrico y estudiar los patrones característicos normales que permitan determinar si una mujer está avanzando en el parto como se esperaba y ayudar a identificar el parto anormal. Además, ayudará a establecer criterios de diagnóstico para los trastornos por prolongación y detención del trabajo de parto en mujeres nulíparas y multíparas.
REFERENCIAS
- Vincens L. Concepto de parto, desencadenamiento y elementos del parto. En: González Merlo J, et al. 2018; 203-14.
- Miñano J, et al. Concepto de parto, asistencia al parto normal. En: En: González Merlo J, et al. 2018; 215-22.
- Friedman E. The graphic analysis of labor. Am J Obstet Gynecol. 1954; 68 (6): 1568-75. doi: 10.1016/0002-9378(54)90311-7.
- Friedman E. Primigravid labor; a graphicostatistical analysis. Obstet Gynecol. 1955; 6 (6): 567-89. doi: 10.1097/00006250-195512000-00001.
- Friedman E. Labor in multíparas; a graphicostatistical analysisi. Obstet Gynecol. 1956; 8 (6): 691-703. doi: 10.1097/00006250-195512000-00001.
- Van Dessel H, et al. Ultrasound assessment of cervical dynamics during the firts stage of labor. Eur J Obstet Gynecol Reprod Biol 1994; 53 (2): 123-7. doi: 10.1016/0028-2243(94)90219-4.
- Lu G, et al. The effect of the increasing prevalence of maternal obesity on perinatal morbidity. Am J Obstet Gynecol 2001; 185: 845-9. doi: 10.1067/mob.2001.117351.
- Chehab M, et al. Parto de la paciente obesa. EMC- Ginecología-Obstetricia 2016; 52 (4): doi: 10.1016/S1283-081X (16)80905-4.
- Zhang J, et al. Contemporary patterns of spontaneous labor with normal neonatal outcomes. Obstet Gynecol. 2010; 116 (6): 1281-87. doi: 10.1097/AOG.0b013e3181fdef6e
- Zhang J, et al. Ressessing in the labor curve in nulliparous women. Am J Obstet Gynecol. 2002; 187 (4): 824-28. doi: 10.1067/mob.2002.127142.
- Neal J, et al. “Active labor” duration and dilation rates among low-risk, nulliparous women with spontaneous labor onset: a systematic review. Midwifery Women’s Health 2010; 55 (4): 308-18. doi: 10.1016/j.jmwh.2009.08.004.
- Rosenbloom J, et al. New labor management guidelines and changes in cesarean delivery patterns. Am J Obstet Gynecol. 217(10): 689.e1-8. doi: 10.1016/j.ajog.2017.10.007
- Moreno-Santillán A, et al. Descripción de la curva de trabajo de parto en un hospital de tercer nivel de atención. Ginecol Obstet Mex. 2018; 86 (6): 368-73. https://doi.org/10.24245/gom.v86i6.1572.
- ACOG Practice Bulletin No. 117: Gynecologic care for women with human immunodeficiency virus. ACOG Committee on Practice Bulletins Gynecology. doi: 10.1097/AOG.0b013e3182054cae
- Vigilancia y atención amigable en el trabajo de parto en embarazo de bajo riesgo. Guía de Práctica Clínica: Guía de Evidencias y Recomendaciones. México, CENETEC; 2019. http://imss.gob.mx/profesionales-salud/gpc
- Norma Oficial Mexicana NOM-007-SSA2-2016. Establece los requisitos de atención de la mujer durante el embarazo, parto y puerperio y del recién nacido. https://www.cndh.org.mx/sites/all/doc/Programas/VIH/Leyes.
- World Medical Association Declaration of HelsinkI - Ethical Principles for Medical Research Involving Human Subjects. doi: https://www.wma.net/what-we-do/medical-ethics/declaration-of-helsinki
- Abalos E, et al. Duration of spontaneous labour in ‘low-risk’ women with ‘normal’ perinatal outcomes: A systematic review. Eur J Obstet Gynecol Reprod Biol. 2018; 223: 123-32. doi: 10.1016/j.ejogrb.2018.02.026













